- 4月 10, 2026
「今日から始める『がん対策』〜誤解・予防・検診を見直す全3回〜」【第3回】
がんは無症状のうちに迎え撃つ! 受けるべき5つの検診
第3回 たとえ絶好調でも、定められた頻度で受けよう
がんから身を守るためには、がんのリスクを上げない生活を心がけることはもちろん、がんが発生しても早期のうちに見つけるべく対策を打つことが重要です。たとえ絶好調の体調でも、がん検診は定められた頻度で受けるべきです。
【 今回取り上げる「早期発見」に関する Q 】
- Q 体調に問題がなければ、がん検診は受けなくてもいいか?
- Q 自治体の行う安価な検診はがんをあまり見つけられないか?
- Q 定期的にがん検診を受けていれば、安心といっていいか?
- Q PET検査、腫瘍マーカーはどのくらい使えるのか?
気になる症状があったら受診では遅い!
Q 体調に問題がなければ、がん検診は受けなくてもいい?
がんの早期発見のために重要とされるがん検診。しかし、がん検診の受診率(自治体の検診のほか、健診や人間ドックでの受診を含む)は、最も高い胃がん検診(男性)で53.7%、あとはほとんどが50%に満たないのがわが国の現状です。
自治体から検診の案内ハガキが届いても、健康には自信があるからひとまず必要ない、時間がないし、気になる症状が出てからでいい、と検診をサボりがちの人もいるかもしれません。内閣府が行った最新の世論調査でも「がん検診を受診していない理由」として「心配なときはいつでも医療機関を受診できるから」を挙げた人が最も多く、23.9%を占めています。
異変や気になる症状があったら受診すればいい、と思う人に対して声を大にして伝えたいのは、『がんは症状を出さない』ということです。
がん検診の意義を理解するために、ここで、がん細胞がどのように生まれるのかを確認しましょう。
人間の全身には約37兆個もの細胞があります。そのうち1~2%の細胞は毎日死に、減った細胞は細胞分裂によって補われています。この細胞分裂の際に、細胞の設計図であるDNAのコピーミス(変異)が生じることがあります。
DNAに変異を起こした細胞は多くの場合生きていけませんが、DNAのうちのある特定の部分に傷がつくと細胞は死ぬことができなくなり、際限なく無秩序に分裂を繰り返すようになります。この「死なない細胞」が、がん細胞です。
がん細胞が生まれても多くの場合、免疫細胞がこれを退治しています。しかし、がん細胞はもともと自己の細胞なので、免疫細胞には「異物」と認識されにくいという厄介な側面があります。また、この免疫細胞の働きも年齢とともに衰えてきます。
免疫細胞による監視をすり抜けたがん細胞は、10~30年という長い時間をかけて、一般的な画像検査で発見可能な1センチ大にまで成長します(図1)。
ひとたび1センチ大となると、成長スピードはぐっと上がり、2センチになるにはたった3回の分裂、2年ほどしかかかりません。この1~2センチの早期がんのうちに発見することこそ重要となります。早期がんの段階で治療を受ければ、がん全体で9割が完治します。繰り返しますが、1~2センチの大きさの段階では症状は出ません。たとえ体調が絶好調でも、1年あるいは2年に1度、がん検診を受ける必要があります。
図1
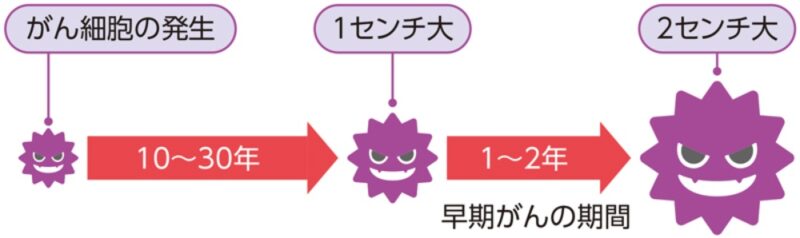
がんが1センチ大から2センチ大になる1~2年の間に検診を受けることが、早期発見のカギになります。それぞれのがんによって、適切な検診サイクルが決められています。
確かな死亡率減少効果が確認されているのが「5つの検診」
Q 自治体の行う安価な検診はがんをあまり見つけられない?
厚生労働省は健康増進法に基づき、市町村による住民検診で、胃がん、大腸がん、肺がん、乳がん、子宮頸がんの5つの検診を行うことを定めています(図2)。企業に勤めている場合、職場の健康診断にこのがん検診が含まれていることもあります。
図2
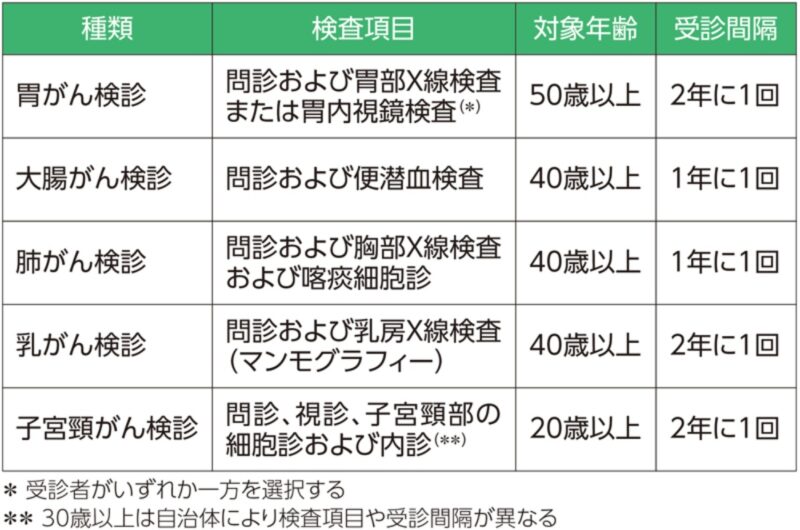
自治体の検診は、自己負担額が数百円から数千円前後と割安で受けられます。職場の検診や人間ドックなど、がん検診を受けられる場は複数あるため、なんとなく「自治体のやっている検診は、安価なだけにごく基本的なもので、さほどがんを発見できないのでは?」と感じている人もいるかもしれません。
それは全くの誤解です。5つのがん検診は、多数の人を対象に長期間の調査を行った上で、そのがんの死亡率を減らす効果があること、利益が不利益を上回ることが分かっているものです。その上で、それほどコストがかからず安全で、実施しやすいものが選ばれています。さらに自治体が税金を投入しているから安価なのです。つまり、5つのがん検診は、受けなければ大損なのです。
がん検診の意義が分かる一例として、約4万人を13年間追跡した研究を紹介します。この研究では、大腸がん検診(便潜血検査)によって大腸がんによる死亡率が70%減少すること、大腸がんが早期で発見される可能性が高くなり、逆に、進行してから診断される危険性も約6割減少することなどが確認されています。
がん予防対策は「安全運転とシートベルト」と同様にセットで行う必要があることを第1回でお伝えしました。
このうち、シートベルトに相当するのが、がん検診です。ただし、問題なのは、検診の結果、要精密検査となっても精密検査を受けない人が一定数いることです。精密検査に進まなければ、がん検診を受けたことにはなりません。例えば大腸がんでは、便潜血検査で陽性だった人が、精密検査である大腸内視鏡検査を受けることで早期発見率もぐんと上がり、身体的、経済的負担も軽く、完治が可能になります。
「5つの検診」は自治体が実施するものである一方、医療施設で行われている「人間ドック」では、任意で5つのがん以外の検査も受けることができます。受診費用は基本的に全額自己負担となり、生活環境や家族歴など、自身のリスクに応じて検査を選ぶこととなります。
通常のがん検診では発見が難しいがんもある
Q 定期的にがん検診を受けていれば、安心といっていい?
残念ながら、そうとは限りません。例えば胃がんや肺がん、乳がんには進行が速いものがあり、乳がんの約8割はゆっくり進むタイプである一方、残りの2割は急激に進行するタイプです。進行が速い場合、年単位で行う検診では追いつきません。
また、国が推奨する乳がん検診では乳房X線検査(マンモグラフィー)が行われていますが、マンモグラフィーでは日本人で比較的多い乳腺が多いタイプの「高濃度乳房」の場合、白く写る乳腺の陰に病変が隠れてしまい、見つけにくいと考えられています。一方、超音波検査では、マンモグラフィーで発見しにくいしこりも写し出すことができます。家系に乳がん患者が多い場合は、人間ドックなどで乳房超音波検査を受けるのも手です。
もう一つ、乳がんの場合、検診はもちろんのこと、自己触診というセルフチェックも欠かせません。進行が速いタイプのがんでも、いつも触診していれば、しこりに気づくことができます。入浴中にせっけんを手につけて滑りをよくすると気づきやすいです。乳房全体からわきの下までまんべんなく触って、しこりやひきつれ、ただれなどがないか確認することをぜひ習慣づけましょう。
なお、国が定めたがん検診でカバーしていないがんについては、現在のところ、住民検診のようなかたちで死亡率を下げることが示される検査がありません。ただし、死亡率を下げるエビデンスが得られていなくても、早期発見に役立つ検査はあるので、人間ドックなどで行われている検査を一人ひとりのリスクに応じて検討しましょう。
例えば、膵臓がんで家族の既往歴がある場合はハイリスクといえます。膵臓がんを発見するために、人間ドックでは、腹部超音波(エコー)検査やMRI検査、CT検査を受けることができます。同じく家系に大腸がん経験者がいれば大腸内視鏡検査を、自身がヘビースモーカーの場合は、肺がんの早期発見のため、より小さな病変を見つけやすい低線量胸部CTを受けることを検討してもいいでしょう。
大腸内視鏡検査はがんの早期発見に役立つだけでなく、大腸がんになる可能性の高いポリープを見つけて切除できるため、がんの発症を防ぐ効果もあります。米国ではこの検査を10年に1度受診してもらうようにしたところ、大腸がんによる死亡率が40年間で半減、大腸がんによる死亡数も減少し、人口が米国の4割以下の我が国のほうが、大腸がんによる死亡数が上回っているという事態になっています。
大腸内視鏡検査にはこのように死亡率減少効果を示す根拠はあるものの前処置や苦痛などの不利益があるため、国による検診にはなっていませんが、不利益を十分理解した上で任意で受けることは可能です。大腸がんの中には便潜血検査をすり抜けてしまうがんもあるため、「50歳になったら便潜血検査に異常がなくても一度は大腸内視鏡検査を受けましょう」とアドバイスする医師も多いです。
新しい検査法は、早期発見には必ずしも有効とはいえない
Q PET検査、腫瘍マーカーはどのくらい使える?
がん検診を職場の健康診断の一環として、あるいは人間ドックなどで受けている人もいるでしょう。人間ドックのオプション項目には、高性能の検査機器や最先端の技術を使った検査や診断法がありますが、がんの早期発見の選択肢としてどうなのでしょう。血液検査だけで簡単に分かるものなら受けておいたほうがいいでしょうか。中でも最近耳にすることが多い「PET検査」と「腫瘍マーカー」について調査しました。
PET検査
PET検査とは、一度に全身の画像を見ることにより、がんを発見する画像診断のことをいいます。
がん細胞は増殖する際に、正常な細胞よりも大量のブドウ糖を消費します。この性質を利用し、放射線物質を含んだブドウ糖に似た成分を静脈に注射し、しばらく置いてから撮影します。がん細胞は栄養となるブドウ糖を摂取するため、がん細胞の部分のみが濃く写し出されます。一般に、がんが1cmほどになればPET検査で早期発見できるといわれています。
PET検査では、がんのある場所、腫瘍の大きさ、数を知ることができます。しかし、ブドウ糖が集積しにくいタイプのがん(胃がん、肺がんの一部、肝臓がんなど)もあり、PET検査が陰性でもすべてのがんの存在を否定できるわけではないという点に注意が必要です。
腫瘍マーカー(血液検査)
腫瘍マーカーとは、がんの増殖にともない血液中に分泌されることがある特徴的な物質(マーカー)のことです。血液検査によってがんの診断や治療効果の測定に使われます。
腫瘍マーカーのうち代表的なものが、肝臓がんの「AFP」、卵巣がんの「CA125」、消化器がんの「CA19-9」、乳がんの「CA15-3」、前立腺がんの「PSA」などです。
腫瘍マーカーは、血液だけで簡単に検査ができますが、がんの診断や、診断後の経過観察、治療効果の判定などに補助的に用いられるもので、この数値だけでがんと確実に診断できるわけではありません。また、ほとんどの腫瘍マーカーは早期がんでは上昇せず、早期発見を目的として使える腫瘍マーカーはほとんどありません。
ただし、前立腺がんの腫瘍マーカーであるPSAの検査は、多くの自治体や職場でオプション検査として行われています。死亡率減少効果の有無を判断する証拠が不十分として国による検診としては勧められていませんが、日本泌尿器科学会では、死亡率の低下が証明されたとし、50歳以上の男性のPSA検査受診を推奨しています。
近年、血液や尿からがんのリスクを調べるさまざまな新たな検査法が開発されていますが、あくまでもリスク(確率)を調べるものなので、がん検診としての効果は十分に検証されていません。また、単に「がんのリスクが高い」というような結果が出るだけでどの部位かが分からないものもあり、「どこかに発見されていないがんが隠れているかもしれない」と不安にとらわれると、かえってマイナスになりかねません。高度な機能の検診機器を備える施設で最先端の検診をうたうところもありますが、受診については冷静に検討し、受診後に精密検査、治療へのルートが用意されているかも確認が大切です。
今回は、がん検診についてお伝えしました。
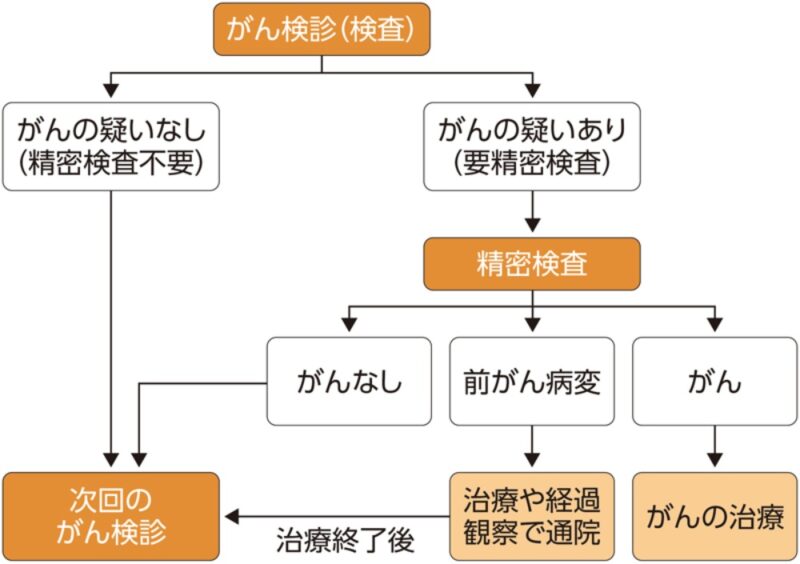
- がん検診を受けて異常がない場合は、定期的な検診の受診を継続していく。
- 「要精密検査」と判断された場合は、精密検査を受診する。
- 精密検査を受けて「異常なし、または良性の病変」であったときは次回の定期検診へ。
- がんと診断された場合は治療に進む。
これが、がん検診の流れとなる(図3)。
図3
おわりに
がんは「誰にでも起こりうる身近な病気」である一方、
正しい知識を持ち、生活習慣を整え、定期的に検診を受けることで、
発症や重症化のリスクを大きく下げることができる病気でもあります。
今回の全3回では、
・がんに関する誤解を正す
・科学的根拠のある予防策を知る
・早期発見のための検診の重要性を理解する
という3つの視点から、「がん対策の基本」を整理してきました。
完璧な予防は誰にもできません。
だからこそ大切なのは、できることから一つずつ始めることです。
禁煙、節酒、食生活の見直し、運動、適正体重の維持、感染症のチェック、そして定期的ながん検診。
今日から実践できることは、きっと何か一つはあるはずです。
「何から始めたらいいか分からない」
「自分に必要な検診が知りたい」そのような方は、まず一度ご相談ください。
当院では、年齢・性別・生活習慣・既往歴を踏まえ、
その方に合った検診内容をご提案しています。「とりあえず相談だけ」でも構いません。
気になることがあれば、早めに一歩踏み出してみてください。
▶ ご予約・ご相談はお電話または受付まで
がん対策は、特別な人のためのものではなく、**今のあなたの生活の延長線上にある“日常の医療”**です。▶ 問い合わせ、初診のご予約・ご相談はこちら
(📞055-251-2121)(WEB予約)🏥
本シリーズでは、
- 第1回:がんは2人に1人の時代|“4つの誤解”と正しい備え
- 第2回:がんは予防できる時代|「5つの習慣+1」
- 第3回:がんは無症状のうちに迎え撃つ|受けるべき5つのがん検診←今回
を解説してきました。
👉『がん対策』予防・検診・相談~できることを今日から始めましょう
文責:総合内科専門医 内藤 修

