- 2月 8, 2026
- 2月 6, 2026
新世代の睡眠薬・不眠症治療の問題点(前編)
新世代の睡眠薬(現代の不眠治療薬)とは?(結論)
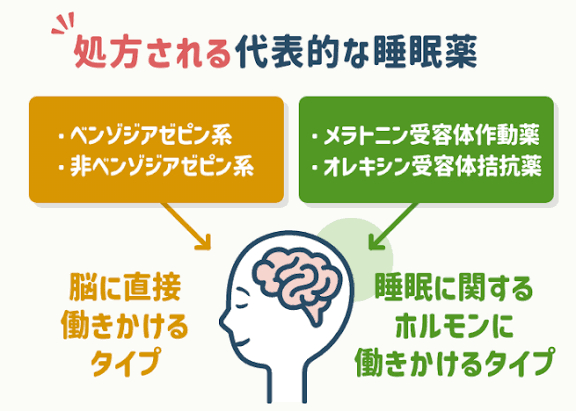
- 従来のベンゾジアゼピン系・非ベンゾジアゼピン系睡眠薬の多くは、「向精神薬」に指定されており、処方日数や管理に一定の制限がある
- 近年は、睡眠に関わる脳内ホルモンに作用し「睡眠のリズム」や「覚醒システム」に働いて自然な眠りをサポートする睡眠薬が主流になってきている
- 依存性や認知機能低下(認知症リスク)が少ない睡眠薬が増えてきている
- 向精神薬の睡眠薬から、新世代の睡眠薬に移行するにはコツと時間が必要
はじめに
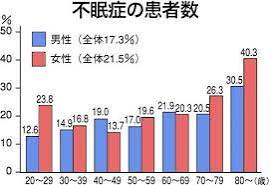
日本人の約5人に1人が不眠症状(国内疫学調査より)を抱えています。特に加齢とともに不眠は増加し、60歳以上では約3~4人に1人が睡眠障害で悩んでいます。もはや不眠症は、ありふれた病気と言えます。
従来の睡眠薬との違いとは?
広く使われてきた睡眠薬は、脳の働きを一律に抑え、効果は高い一方で、
- 連用による慣れ (効きにくくなる)
- 依存のリスク
- 翌朝の眠気やふらつき
- 認知機能低下のリスク
といった点が課題がありました。新世代の睡眠薬は、こうした点に配慮して開発されており、安全性の面で改善が期待できる選択肢とされています。
新世代の睡眠薬には、どのようなタイプがあるのか?
- 体内時計に働きかけるタイプ(メラトニン受容体作動薬)
→睡眠のリズムを整え、寝つきを助ける - 覚醒を抑えるタイプ(オレキシン受容体拮抗薬)
→目を覚ましている働きを弱めて、自然な眠りを維持する
- 新世代の睡眠薬は、自然な睡眠に近い作用を目指した薬剤
- 従来薬と比べて、安全性に配慮された選択肢が増えている
- 生活習慣の調整と併せた治療が重要
不眠症、受診の目安とは?
- 不眠が2週間以上続いている
- 日中の眠気や集中力低下で仕事や日常生活に支障がある
- いびきや無呼吸を指摘されたことがある
このような場合は、不眠症は背景に別の病気が隠れていることもあります。

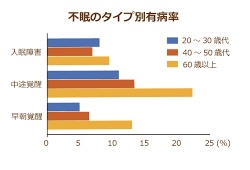
不眠症のタイプ別な分類とは?
不眠症には、入眠困難(寝つけない)、中途覚醒(途中で目が覚める)、早朝覚醒(早朝に目が覚める)の3つのタイプが存在します。実際にタイプ別の有病率を見てみると、どのタイプも加齢とともに増加しています。
睡眠薬の歴史と分類
近年では、副作用や依存性が少ない薬剤に移行しています。歴史の「古い順」に特徴を確認してみましょう。

①バルビツール酸系睡眠薬
- 強力な作用を持つ古いタイプの睡眠薬・鎮静薬
- 脳内の抑制性神経伝達物質(GABA)の作用を超強力に増強する
- 依存性や耐性が強く、過量投与による呼吸麻痺など副作用のリスクあり
- 現在は不眠症の治療として用いられない
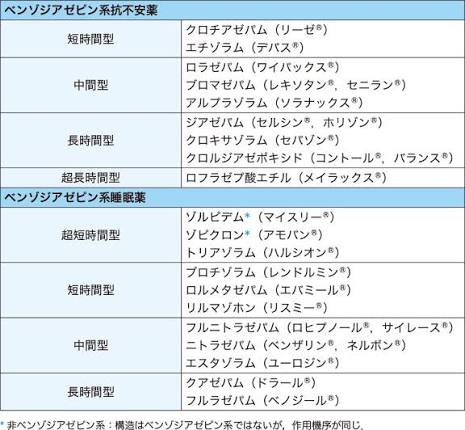
②ベンゾジアゼピン系睡眠薬(BZ系)
- 作用:GABA受容体に対して強力に作用し脳を鎮める、脳内ω1とω2受容体に作用、抗不安作用が強い、筋弛緩作用あり
- 効き方:即効性・効果は強い
- 向く症状:強い不安を伴う不眠、超短〜長時間(多様)
- メリット:眠れる実感が出やすい
- 注意:強い依存・強い耐性、健忘(服用後の出来事を覚えていない)、ふらつき、転倒・骨折、翌朝の眠気
- 処方:向精神薬に指定されており、長期処方に制限あり
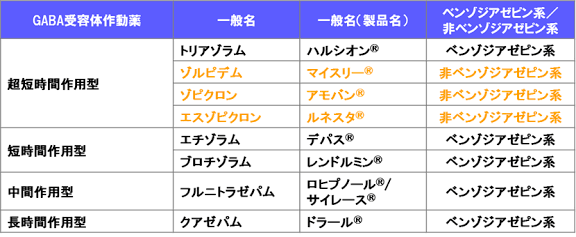
③非ベンゾジアゼピン系睡眠薬 (非BZ系)
- 作用:GABA受容体に対して強力に作用し脳を鎮める、脳内ω1受容体に選択的に作用、抗不安作用は無い、ベンゾジアゼピン系より筋弛緩作用は弱い
- 効き方:寝つけを改善(即効性あり)
- 向く症状:入眠障害(寝つきが悪い)
- メリット:効果発現が早い
- 注意:慣れ・やや強い依存、健忘、夜間の異常行動(外出・電話・食事した事などを覚えていない)、転倒・骨折
- 種類:マイスリー(ゾルピデム)、アモバン(ゾピクロン)、ルネスタ(エスゾピクロン)の3種類
- 処方:向精神薬に指定されており、長期処方に制限あり(ルネスタは例外)
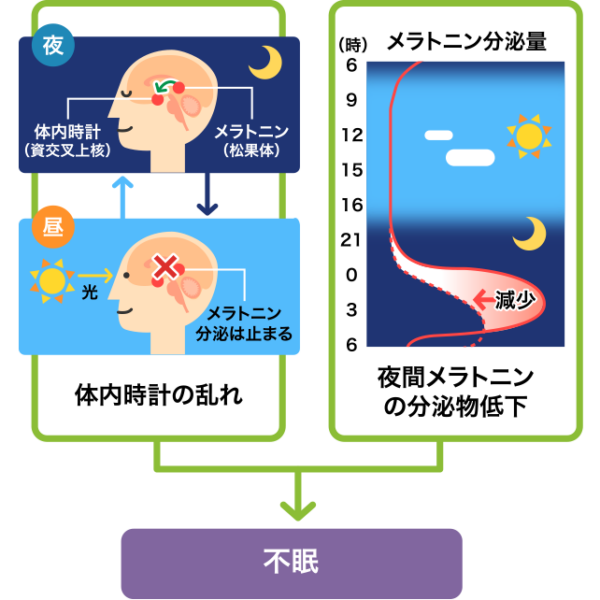
④メラトニン受容体作動薬
- 作用:脳を強制的に鎮静するのではなく、体内時計を整えて自然な眠気を促す
- 効き方:自然な眠気、効果・即効性は弱い
- 向く症状:生活リズムの乱れ、入眠障害
- メリット:依存性が少なく長期使用しやすい、認知機能への悪影響が少ないとされ、高齢者にも比較的安全に使用できる
- 注意:効果実感まで2週~数週間かかる、食後に服用しないこと
- 種類:成人にはロゼレム(ラメルテオン)のみ
- 処方:90日まで可、実臨床では原則30~60日まで
規則正しい生活習慣はセロトニンの分泌を促します。「幸せホルモン」のセロトニンは、「睡眠ホルモン」メラトニンの生成を行います。セロトニンの約90%は腸で作られています。「腸は第2の脳」で「脳腸相関」とも言われており、腸活や生活習慣が大切です。
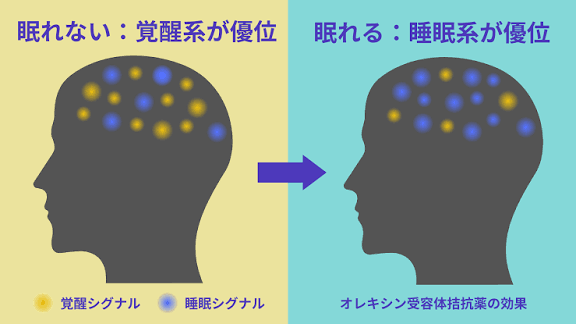
⑤オレキシン受容体拮抗薬
- 作用:脳を強制的に鎮静するのではなく、覚醒システムを抑えることで自然な眠りを引き出す
- 効き方:自然に近い眠り
- 向く症状:入眠障害、中途覚醒、早朝覚醒に効くタイプが存在
- メリット:依存性が少なく、ふらつきが少ない、認知機能への影響が少ないと考えられており、高齢者にも比較的使いやすい
- 注意:一部に眠気の持ち越し可能性、一部に悪夢や金縛りのような症状が出ることがある(頻度は1〜3%)、食後に服用しないこと、併用できない薬がある
- 種類:現在まで発売順に、ベルソムラ、デエビゴ、クービビック、ボルズィの4種があり、「それぞれ特徴が異なる」ので医師に相談する
- 処方:90日まで可、実臨床では原則30~60日まで
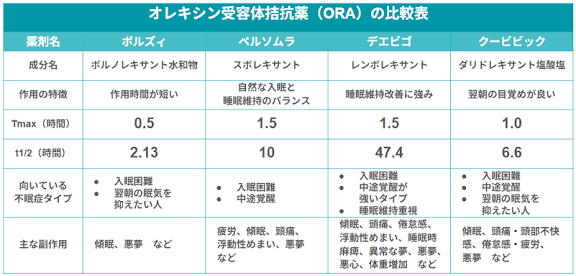
どの薬が適しているかは、不眠のタイプ(入眠困難、中途覚醒、早朝覚醒)、年齢、併存疾患、服薬の既往歴などを踏まえて判断します。
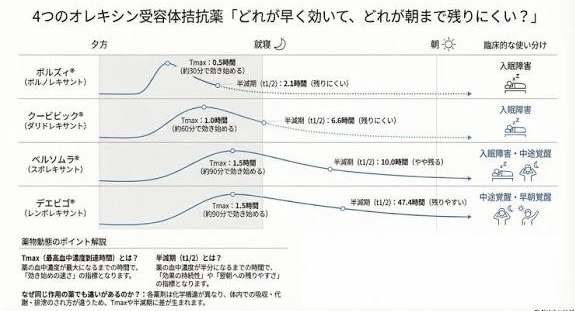
近年、安全性の高いオレキシン受容体拮抗薬の不眠タイプ別(多様)な新薬が次々と登場しています。
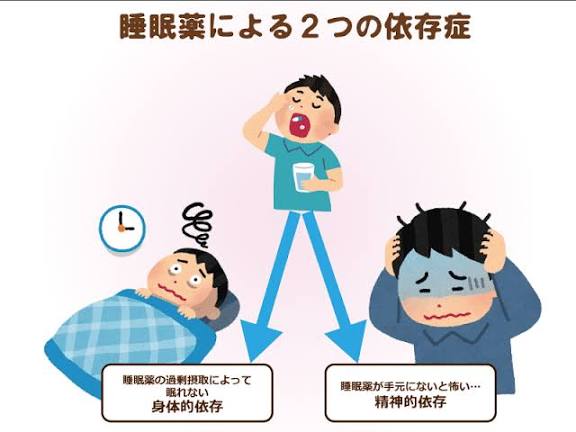
従来の依存性・中毒性(薬がないと心身の調子が悪くなる身体的・精神的依存)、耐性(薬の効果が次第に弱くなる)、記憶障害(内服後の記憶がなくなる:前向性健忘)、ふらつき・転倒リスク、持ち越し効果(翌朝の眠気)、離脱症状(薬を急にやめると、かえって不眠や不安、頭痛、震え、頻脈などの症状が現れる)、集中力・注意力の低下、認知機能の低下(将来の認知症リスク)、口渇、食欲亢進など副作用が多いベンゾジアゼピン系とは異なる、安全・安心な新薬の開発が今後も期待されます。
※睡眠薬の選択・変更・中止は、自己判断せず必ず主治医と相談してください。
次回は、新世代の睡眠薬・不眠症治療の問題点(後編)をレビューします。
文責:総合内科専門医 内藤 修

