- 3月 22, 2026
「骨折してから」では遅い? 骨粗鬆症2025・最新ガイドラインで読み解く【後編】
外来でよく聞くのが、
「骨折して初めて骨粗鬆症だと言われました」という言葉です。
実は骨粗鬆症は、もっと早い段階で気づき、対策できる病気です。
この連載では、2025年に改訂された最新ガイドラインをもとに、
✔ 前編:骨粗鬆症を“早く見つける”ための考え方
✔ 後編:骨折を防ぐための“新たな治療の選び方”
を、院長目線で噛み砕いて解説します。
「転ばぬ先の骨のケア」、ぜひこの機会に一緒に考えてみましょう。
― 骨折を防ぐための“治療戦略”はここまで進化した ―
骨粗鬆症の本当の怖さは、「骨密度が低いこと」そのものではなく、一度の骨折をきっかけに、次々と骨折を繰り返してしまうことにあります。
特に大腿骨近位部骨折や脊椎圧迫骨折は、歩行能力や日常生活動作(ADL)を大きく低下させ、要介護や寝たきりの引き金になります。
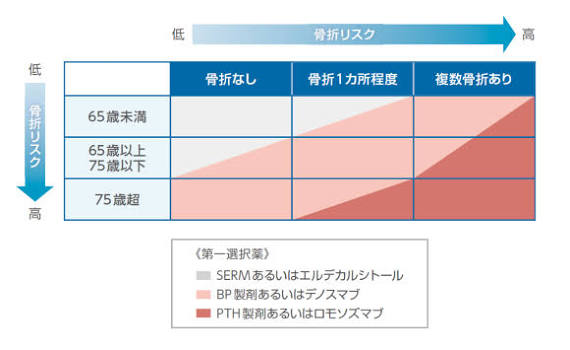
2025年版のガイドラインでは、「骨密度の数値」だけでなく、骨折リスクを総合的に評価し、早期から適切な治療介入を行うことの重要性が、これまで以上に強調されました。
後編では、最新ガイドラインの改訂ポイントを踏まえながら、実臨床で役立つ“骨折を防ぐ治療戦略”を整理していきます。
「骨折リスク」で治療を考える時代へ
従来は、「YAM70%未満なら治療開始」といった、骨密度中心の判断が主流でした。しかし実際には、骨密度がそこまで低くなくても骨折する人はいます。
そこで重要になるのが、骨折リスクの総合評価です。
ガイドラインでは、以下のような因子が治療判断に強く影響すると整理されています。
- 既存骨折の有無(特に脆弱性骨折)
- 年齢(高齢になるほどリスク上昇)
- ステロイド内服
- 喫煙・多量飲酒
- 家族歴(大腿骨近位部骨折など)
治療の基本戦略は「抑える」+「作る」
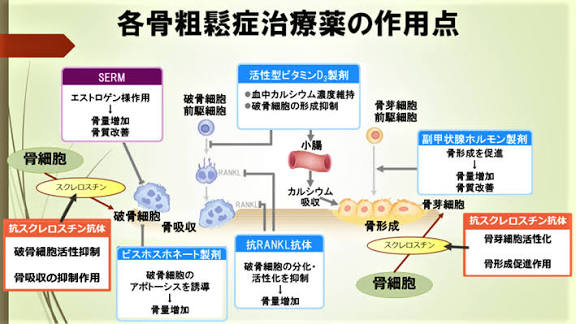
骨粗鬆症治療薬は、大きく分けて2つの方向性があります。
● 骨吸収抑制薬
いわば「骨が減るのを抑える薬」です。
ビスホスホネート製剤やデノスマブなどが代表例で、骨密度低下のスピードを抑え、骨折リスクを下げることが示されています。比較的“守り”の治療といえます。
● 骨形成促進薬
こちらは「骨を作る力を高める薬」です。
テリパラチドなどのPTH製剤、近年注目されている新規作用機序の薬剤などが該当し、すでに骨折のリスクが高い骨塩量減少を認めた重症例や既に骨折を繰り返している患者さんでは、早期に骨を増やす骨形成促進薬を、初めから導入する意義が強調されています。骨粗鬆症の逐次(ちくじ)療法は、骨形成促進薬で骨密度を大幅に高めた後、骨吸収抑制薬(ビスホスホネートやデノスマブなど)に切り替えて骨強度を維持・向上させる治療戦略です。骨折リスクが高い患者に対しては、早めに効率的な骨量改善とその後の長期的な骨折予防に非常に有効な手法です。
- [骨の破壊(吸収)を抑える薬]
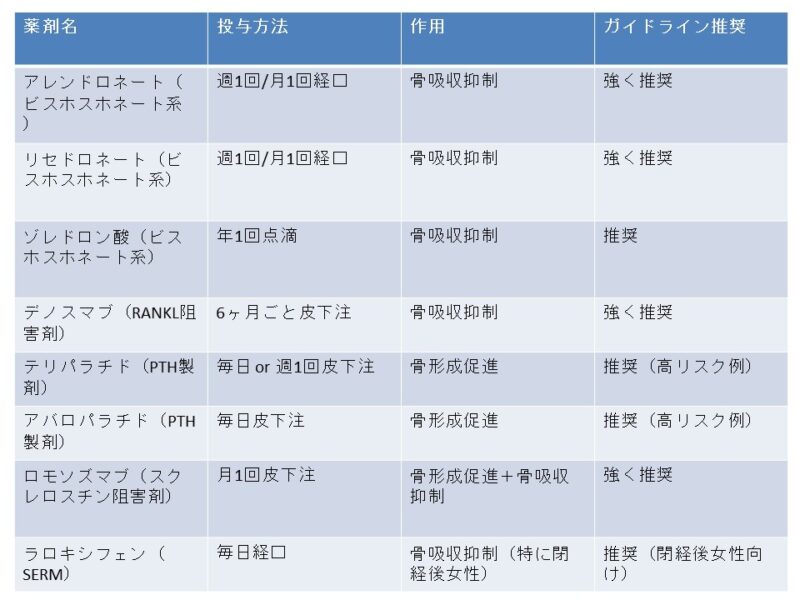
- ビスホスホネート系
(2016年に承認されたゾレドロン酸を含む)→リクラスト:年に1回投与 - デノスマブ→プラリア:半年に1回の投与
- カルシトニン
- 選択的エストロゲン受容体調節薬
- ビスホスホネート系
- [骨の形成を促進する薬]
- テリパラチド(2011年承認)→最大24ヵ月投与、テリボン:週に1-2回投与
- アバロパラチド(2022年承認)→最大18ヵ月投与、オスタバロ:毎日投与
- ロモソズマブ(2019年承認)→最大12ヵ月投与、イベニティ:月に1回投与
(ロモソズマブには骨の吸収抑制作用もある)
- [骨代謝をサポートする薬]
- 活性型ビタミンD3
- ビタミンK
- カルシウム製剤
2025年版では、「骨折リスクが高い患者では、より積極的な治療戦略を早期から考慮する」という考え方が明確に打ち出されています。
治療は“続けられるか”が最重要ポイント
骨粗鬆症治療は、短期間で完結するものではなく、数年単位での継続が前提となります。
しかし現実には、「症状がない」「薬の効果を実感しにくい」などの理由で、治療中断が少なくありません。
ガイドラインでも、アドヒアランス(治療継続率)の低さが、治療効果を損なう大きな要因として問題視されています。
そのため、薬剤選択においても、
- 服薬頻度(毎日・週1回・月1回・注射製剤など)
- 患者さんの生活スタイル
- 通院のしやすさ
といった“続けやすさ”を重視する姿勢が重要になります。
治療だけでなく「転ばせない」視点が不可欠
どれだけ骨を強くしても、転倒すれば骨折のリスクは高まります。
そのためガイドラインでは、骨折予防=薬物治療+転倒予防という二本柱での介入が強調されています。
- 視力・聴力のチェック
- 足腰の筋力低下へのリハビリ・運動
- 室内環境(段差・滑りやすい床・照明など)の見直し
- 睡眠薬・向精神薬の整理
特に高齢者では、ふらつきの原因となる薬剤調整が転倒予防に直結するケースも多く、内科的視点での介入が重要になります。
後編のまとめ
骨粗鬆症治療は、「骨密度の数値」だけを見る時代から、
“この人が将来骨折するかどうか”を総合的に評価し、早めに手を打つ時代へと進化しています。
- 骨折リスクで治療薬を判断する
- リスクが高い人には、より積極的な治療戦略を早期から検討する
- 何より“続けられる治療”を選ぶ
- 薬だけでなく転倒予防まで含めて介入する
- 近年の骨形成促進薬で骨量を増やした後は、逐次療法が重要
この一連の流れを意識することで、骨粗鬆症は「骨折してから後悔する病気」から、「骨折を未然に防げる病気」へと変わっていきます。
✔ 骨粗鬆症は「治せない病気」ではなくなってきた
✔ 新薬により骨密度は回復できる
✔ 重症例では「先に骨を作る」治療が標準へ
✔ 生活習慣+薬物治療の両輪が重要
✔ 早期発見・早期治療が“寝たきり予防”につながる人生100年時代。
「骨折してから考える」のではなく、
折れない体づくりを、今日から始めましょう。
次回は、がんは2人に1人の時代|医師が解説する“4つの誤解”と正しい備え【第1回】をレビューします。
文責:総合内科専門医 内藤 修

