- 2月 14, 2026
- 2月 12, 2026
新世代の睡眠薬・不眠症治療の問題点(後編)
睡眠薬の安全な見直しと、眠りの質を高める生活習慣
- 新世代の睡眠薬は「魔法の薬」ではありません。
- 本当に大切なのは、薬を使いながら“薬に頼りすぎない睡眠”を取り戻していくことです。
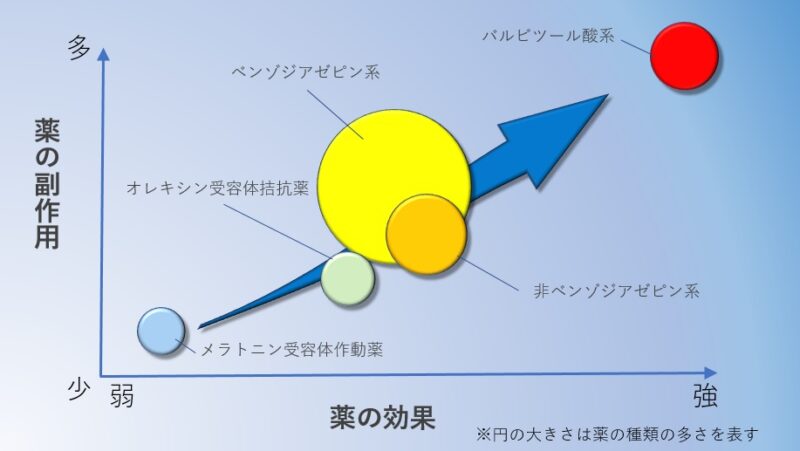
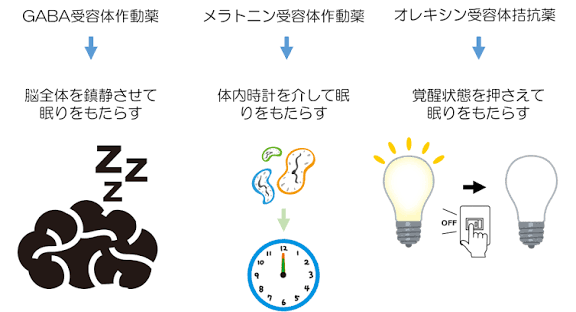
睡眠薬の効き方の違いを比べてみよう

「睡眠薬を安全に切り替えるコツ」
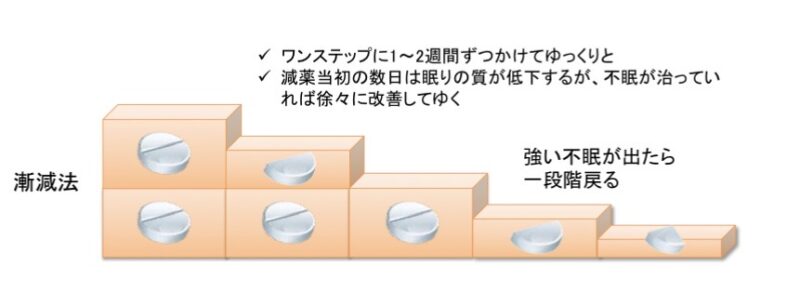
①いきなりやめない(減薬はゆっくり)
- 長期服用中のBZ系・非BZ系は自己判断で急に中止しない
- 医師と相談しながら数週間~数か月かけて減量
- 減量のペースは、0.25~0.5錠ずつ、2~4週ごとに調整 (※実際の減量幅は薬剤の種類・用量・年齢・体調により異なる)
- 多少眠れなくても慌てて戻さない
- つらければ無理せず、一段階戻してOK
- 減薬に“正解のスピード”はありません
②新しい睡眠薬に「置き換えながら」切り替える
- メラトニン受容体作動薬・オレキシン受容体拮抗薬を併用
- 眠りを保ちながら徐々に切り替える
- 漢方薬の併用も選択肢
- 行ったり来たりしながら進むのが普通
- 切り替えは簡単ではない=焦らないことが成功のコツ
③不安や緊張が強い場合は“土台づくり”が大切
※うつ状態が背景にある場合は、睡眠薬ではなく抗うつ薬による治療が必要になることがあります。※以下はあくまで代表例です。
- 依存性の少ない抗不安薬の併用の検討(セディールなど)
- うつ・不安を伴う場合は抗うつ薬の検討(デジレル、リフレックス、テトラミド、三環系抗うつ薬、SSRI、SNRIなど)
- 漢方薬の併用も考慮
④不眠症に効く漢方薬は“じわじわ効く”睡眠のサポーター
※漢方薬は即効性が少ないため、2~4週間継続してから効果を判定します。
※漢方薬の選択は体質(虚実)や併存症により大きく異なります。※以下はあくまで代表例です。
- 不眠、ストレス、イライラ:抑肝散(よくかんさん)、抑肝散加陳皮半夏(よくかんさんかちんぴはんげ)
- 不眠、心身の疲れ、貧血気味:加味帰脾湯(かみきひとう)
- 不眠、動悸、精神不安:柴胡加竜骨牡蛎湯(さいこかりゅうこつぼれいとう)
- 不眠、疲れや心身の消耗:酸棗仁湯(さんそうにんとう)
- 不眠、神経質、疲れやすい:桂枝加竜骨牡蛎湯(けいしかりゅうこつぼれいとう)
- 不眠、喉の異物感、精神不安、うつ状態、ストレス、神経性胃炎、咳、しわがれ声など:半夏厚朴湯(はんげこうぼくとう)
⑤精神症状を伴う不眠は専門医のサポートが大切
- ない・軽度→一般内科で対応可能
- 強い不安・抑うつ・双極性障害(躁うつ病)など→心療内科・精神科へ
⑥もうBZ系・非BZ系から移行を検討する時代
“どのタイプの不眠か?”で新世代の睡眠薬の選び方は変わります。※以下はあくまで代表例です。実際は外来診で相談して決めていきます。
- 寝つきだけが悪い→ボルズィ
- 寝つきが悪い+途中で目が覚める→デエビゴ、クービビック
- 翌朝の眠気はできるだけ避けたい→クービビック、ボルズィ
- 途中で目が覚める+朝早く目が覚める→ベルソムラ、デエビゴ
- なるべく朝までしっかり寝たい→デエビゴ



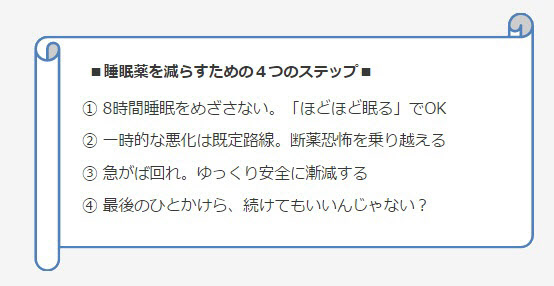
不眠症治療で大切なポイント
①薬だけに頼らない工夫も大切
生活習慣改善や睡眠リズム改善が“快眠の近道”です。
- 就寝・起床時刻をなるべく一定にする
- 就寝前のスマホ・カフェインを控える
- 寝酒を控える
- 1日3食を同じ時間に摂取し体内時計を整える
- 寝床で長時間起きていない
- 寝室の明るさ・音・温度を整えるなど…


②睡眠時間の目安(成人・高齢者)
- 睡眠は「時間」と「質」の両方が大切
- 厚生労働省「健康づくりのためのガイドライン2023」では、短すぎる睡眠・長すぎる睡眠はいずれも健康リスクとの関連が指摘されている
- 成人の目安:6~8時間
- 80歳以上の目安:6時間前後
③昼寝の適切な長さは?
- ブリガム・アンド・ウィメンズ病院などの研究によると、1日1時間以上の長い昼寝では、1時間未満の人と比較してアルツハイマー型認知症の発症リスクが1.4倍に増加すると報告している
- 「理想的な昼寝は15分~30分」
- 午後1〜3時の時間帯に短時間だけ昼寝するのが効果的
④「寝だめ」は効果が薄い?
- 平日に睡眠不足で、休日に「寝だめ」しても健康への悪影響は解消されず、「睡眠負債」は残る
- 日頃からの睡眠リズムが大切
⑤睡眠時無呼吸症候群(SAS)はないか?
- 自覚的な睡眠の質や時間は、あまり当てにならない
- 睡眠学者の柳沢正史教授によれば、「眠れている」と感じている人の約40%に睡眠時無呼吸症候群(SAS)が見つかっている
- 成人の約7%が治療対象となるSASを有するとされ、さらに30〜69歳の約3割が“潜在的リスク層”と推定されている
- 脳内の老廃物であるアミロイドβは、主に深いノンレム睡眠(深睡眠)中に分解・排出される
- SASにより深睡眠が不足するとアミロイドβが脳にたまり、アルツハイマー型認知症リスクが上昇する
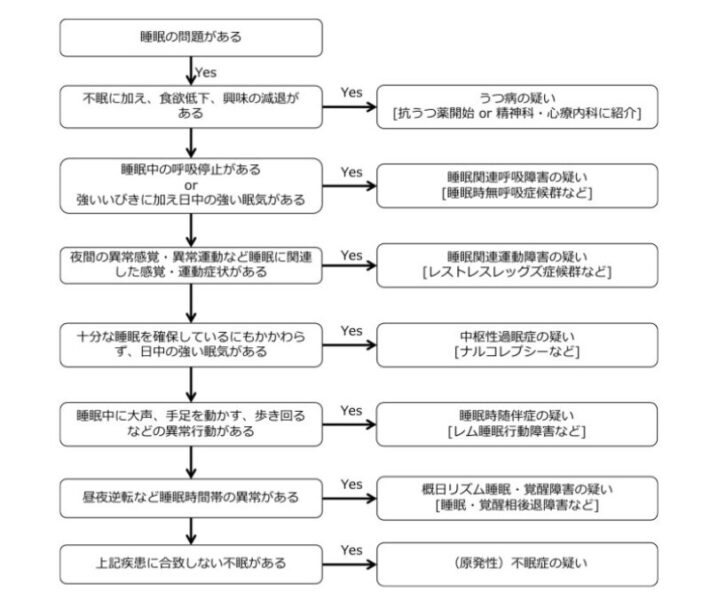
「不眠症」以外の睡眠障害とは?
睡眠障害は「眠れない」不眠症だけでなく、日中の強い眠気や、睡眠中に呼吸が止まるものなど多岐にわたります。代表的なものは以下のとおりです。
- レストレスレッグス症候群(むずむず脚症候群)
- 周期性四肢運動障害
- 特発性過眠症
- ナルコレプシー
- 閉塞性睡眠時無呼吸症候群
- 概日リズム睡眠・覚醒障害 (体内時計のズレ)
- レム睡眠行動障害など…
※睡眠薬の変更・中止・併用は、必ず主治医と相談の上で行ってください。
※特に気になっている具体的な症状(いびきがひどい、昼間どうしても寝てしまうなど)はありますか?心配な方は電話で予約の上、お越しください。
次回は、「内科専門医が解説:科学的ダイエット完全ガイド(改訂版シリーズ)」をレビューします。
“第1回グレリンとレプチンおよびGLP-1は食欲を調整するホルモン~第5回ダイエット・栄養素・サプリメントpart4”までの要点を整理した改訂版です。
文責:総合内科専門医 内藤 修

